
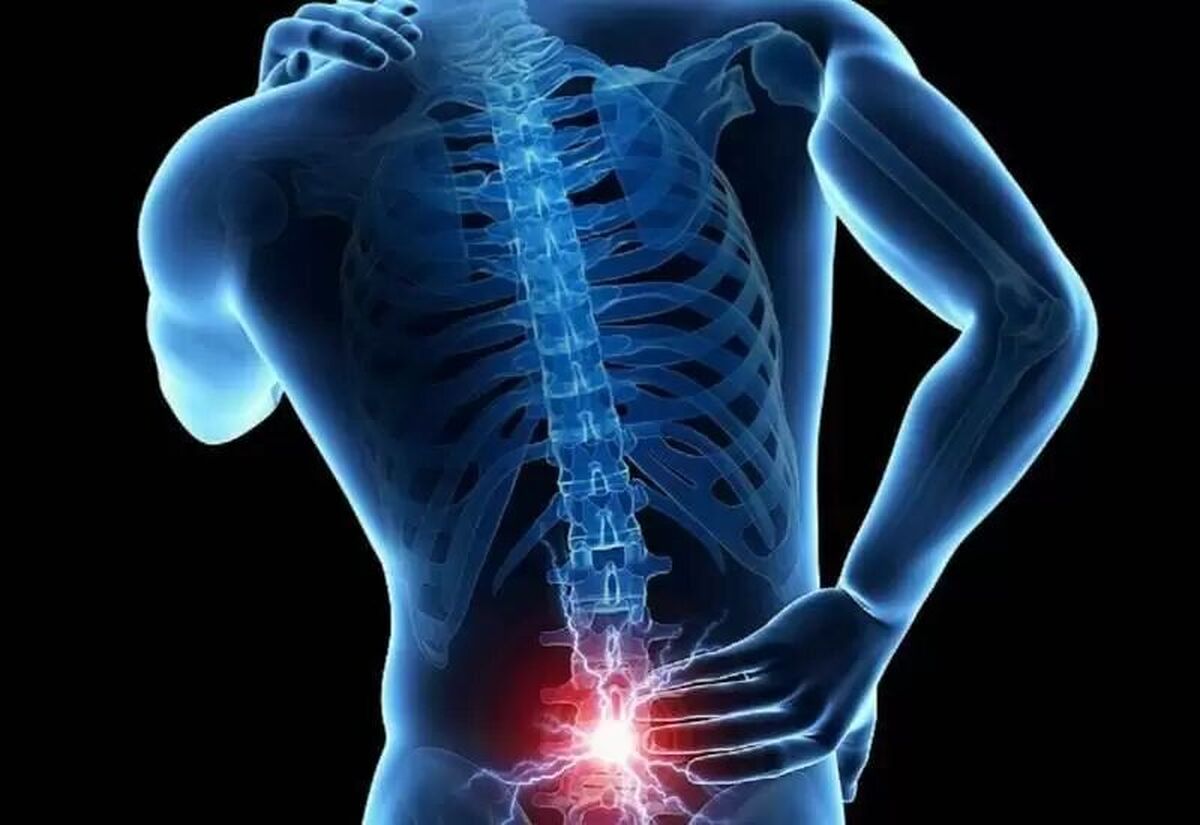
هر دیسک کمر از دو بخش تشکیل شده است: یک بخش داخلی نرم که حالت ژلاتینی دارد و یک حلقه بیرونی سخت. ضعیف شدن یا صدمه دیدن میتواند باعث بیرون زدن قسمت داخلی دیسک از حلقه بیرونی شود. این وضعیت، لغزش، فتق یا پرولاپس دیسک نیز نامیده میشود که سبب بروز احساس درد و ناراحتی شدیدی در ناحیه آسیبدیده میشود.
گاهی اوقات کمردرد درست زمانی که اصلا انتظارش را ندارید ظاهر میشود و شما را غافلگیر میکند. ممکن است جلوی تلویزیون نشسته باشید و زمانی که میخواهید از جایتان بلند شوید ناگهان درد شدیدی در ناحیه کمرتان شروع به منتشر شدن، کند که شاید از علائم اولیه دیسک کمر باشد.
به گزارش ایرنا، ستون فقرات از مجموعهای از استخوانها (مهرههایی) که روی هم قرار گرفتهاند تشکیل شده است. از بالا به پایین، ستون فقرات شامل ۷ استخوان یا مهره در ستون فقرات گردنی، ۱۲ مهره در ستون فقرات ناحیه توراسیک (قفسه سینه) و ۵ مهره در ستون فقرات ناحیه کمر است.
بهعلاوه در قسمت انتهایی ستون فقرات، استخوان خاجی (ساکروم) و دنبالچه قرار دارند. این مهرهها توسط دیسکها محافظت میشوند. دیسک کمر با جذب ضربههایی که ناشی از فعالیتهای روزمره (نظیر راهرفتن، بلندکردن و چرخیدن) هستند، از مهرهها محافظت میکنند.
هر دیسک کمر از دو بخش تشکیل شده است: یک بخش داخلی نرم که حالت ژلاتینی دارد و یک حلقه بیرونی سخت. ضعیف شدن یا صدمه دیدن میتواند باعث بیرون زدن قسمت داخلی دیسک از حلقه بیرونی شود. این وضعیت، لغزش، فتق یا پرولاپس دیسک نیز نامیده میشود که سبب بروز احساس درد و ناراحتی شدیدی در ناحیه آسیبدیده میشود.
هرساله حدود درصد ۲% از جمعیت دچار فتق دیسک کمر میشوند. فتق دیسک کمر میتواند در هر قسمتی از ستون فقرات اتفاق بیفتد، اما اغلب در قسمت پایین کمر رخ میدهد. دیسک کمر اغلب در افراد ۳۰ تا ۵۰ ساله اتفاق میافتد. به علاوه این اختلال، مردان را دو برابر بیشتر از زنان تحت تاثیر قرار میدهد.

خارجشدن قسمت داخلی دیسک، مواد شیمیاییای را آزاد میکند که این مواد ممکن است عصبهای اطراف را تحریک کنند و سبب بروز التهاب و درد شوند؛ گاهی اوقات نیز به علت وجود گودی کمر زیاد ممکن است بیمار در ناحیه کمر احساس درد کند.
دیسک کمر همچنین میتواند به عصبها فشار وارد کند و از طریق این فشردهسازی سبب بروز درد شود. علائم و نشانههای دیسک کمر، به محل قرارگرفتن دیسک و این که آیا دیسک به عصب فشار آورده است یا نه بستگی دارد.
درد در ناحیه پاها: در این شرایط، علاوه بر درد در ناحیه کمر معمولا در ناحیه باسن، ران و ساق پا نیز احساس درد خواهید کرد. بهعلاوه ممکن است در قسمتی از مچ پا نیز درد داشته باشید. این درد ممکن است با حرکت کردن، سرفه، عطسه یا ایستادن به مدت طولانی مدت تشدید شود.
بیحسی یا احساس سوزنسوزن شدن: افراد مبتلا به دیسک کمر اغلب در ناحیه عصبهای آسیبدیده، بیحسی یا سوزنسوزن شدن منتشر شونده را تجربه میکنند.
ضعیف شدن: گاهی عضلاتی که با اعصاب آسیبدیده در ارتباط هستند نیز ضعیف خواهند شد. این وضعیت میتواند باعث شود که زمین بخورید یا روی تواناییتان در بلندکردن یا نگهداشتن اجسام تاثیر بگذارد.
برخی از افرادی که دچار دیسک کمر هستند هیچ علائمی ندارند. در این شرایط فرد تا زمانی که آزمایش ندهد متوجه نمیشود که دچار دیسک کمر شده است.
دیسک کمر اغلب در نتیجه فرسودگی و ساییدگی طبیعی ستون فقرات که ناشی از افزایش سن است اتفاق میافتد. به این پروسه تحلیل رفتن یا دژنراسیون دیسک (Disk degeneration) میگویند. بهطورکلی دیسکها در کودکان و افراد جوان دارای محتوای آب بسیار بالایی هستند.
هر چه سن بالاتر میرود، محتوای آب موجود در دیسکها کاهش پیدا میکند و دیسکها خاصیت انعطافپذیری کمتری خواهند داشت. در این شرایط دیسک کمر شروع به منقبض و جمعشدن میکنند و فضای بین مهرهها نیز باریک و کوچکتر میشود. این پروسه پیری طبیعی، باعث میشود که دیسکها در معرض بیرون زدن قرار داشته باشند.
گاهی یک رویداد آسیبزا همچون زمینخوردن یا تصادف نیز میتواند باعث بروز دیسک کمر شود. علاوه بر این اگر برای بلندکردن اجسام سنگین، بهجای پاها از عضلات ناحیه کمر استفاده کنید، این وضعیت میتواند سبب بروز دیسک کمر شود. چرخیدن هنگام بلندکردن اجسام سنگین نیز میتواند کمر را آسیبپذیرتر کند.

در این شرایط به پزشک مراجعه کنید. اگر:
درد ناشی از فتق دیسک کمر، در زندگی روزمره تان (همچون سر کار رفتن) تداخل ایجاد میکند.
علائمتان بعد از ۴ تا ۶ هفته بهبود پیدا نمیکنند.
علائمتان با گذر زمان تشدید میشوند.
برای ایستادن یا راهرفتن مشکل دارید.
اولین اقدام برای درمان دیسک کمر، تجویز دارو است
درمان دیسک کمر
داروهایی که برای درمان دیسک کمر استفاده میشوند، معمولا علائم را در عرض چند روز یا چند هفته کاهش میدهند. رایجترین این داروها شامل این مواردند:
مسکنهای بدون نسخه: اگر دردتان خفیف تا متوسط است، ممکن است پزشک مصرف داروهای مسکن نظیر استامینوفن (تایلنول)، ایبوپروفن (ادویل، موترین) یا ناپروکسن سدیم (Aleve) را توصیه کند که بدون نسخه نیز در دسترساند.
داروهای مناسب برای درمان دردهای نوروپاتی: این داروها روی تکانههای عصبی تاثیر میگذارند تا درد را کاهش دهند. برخی از انواع این داروها شامل گاباپنتین (گرالیز، هوریزانت، نورونتین)، پره گابالین (لیریکا)، دولوکستین (سیمبالتا) یا ونلافاکسین هستند.
شلکنندههای عضلانی: اگر از اسپاسم عضلانی رنج میبرید، ممکن است پزشک شلکنندههای عضلانی را برای شما تجویز شود. احساس خوابآلودگی، کسلی و سرگیجه از رایجترین عوارض جانبی این داروها هستند.
اپیوئیدها: به دلیل عوارض جانبی داروهای اپیوئید و احتمال اعتیاد، بسیاری از پزشکان در تجویز آنها برای دیسک کمر تردید دارند. در شرایطی که سایر داروها نتوانند درد را تسکین دهند، ممکن است پزشک استفاده کوتاهمدت از اپیوئیدهایی نظیر کدئین یا ترکیب اکسیکدون – استامینوفن را توصیه کند. خوابآلودگی یا کسلی، حالت تهوع، گیجی و یبوست، برخی از عوارض جانبی احتمالی داروهای اپیوئید هستند.
استروئیدها: ممکن است پزشک برای کاهش ورم و التهاب عصبها، استروئیدها را تجویز کند. این داروها اغلب بهصورت خوراکی و طی یک دوره پنجروزه مصرف میشوند. یکی از مزایای این داروها این است که در عرض ۲۴ ساعت، سبب تسکین فوری درد میشوند.
تزریق استروئید: معمولا تزریق استروئید تحت فلوئوروسکوپی اشعه ایکس انجام میشود. این پروسه درمانی شامل تزریق کورتیکواستروئید و یک عامل بیحسکننده به فضای اپیدورال ستون فقرات است. دارو در کنار ناحیهای که درد دارد تزریق میشود تا ورم و التهاب عصبها را کاهش دهد.
حدود ۵۰ درصد از بیماران پس از تزریق اپیدورال متوجه تسکین فوری درد میشوند. البته نتایج این داروها اغلب موقتی هستند. برای رسیدن به نتیجه موثر، به تزریقهای مکرر نیاز است. مدتزمان تسکین درد پس از تزریق این دارو متفاوت است و ممکن است از چند هفته تا چند سال طول بکشد. اگر این تزریقات همراه با فیزیوتراپی یا ورزش در خانه انجام شوند، اثرگذاری بالاتری خواهند داشت.
فیزیوتراپی: هدف از انجام فیزیوتراپی این است که به بیمار کمک کند تا هر چه سریعتر بتواند فعالیتهایی که قبلا انجام میداد را از سر بگیرد و از بروز آسیب مجدد جلوگیری کند. فیزیوتراپیستها میتوانند به شما روشهای صحیح قرارگرفتن بدن، بلندکردن و راهرفتن را بیاموزند و به شما کمک میکنند که عضلات ناحیه کمر، ساق پا و شکمتان را تقویت کنید.
آنها همچنین شما را تشویق میکنند تا انعطافپذیری ستون فقرات و پاهایتان را تقویت کنید. ورزش و تمرینات تقویتی، عناصر کلیدی برای درمان هستند و باید آنها را در برنامه ورزشی مادامالعمرتان بگنجانید.
اگر علائمتان با دارو و سایر درمانها بهبود نیافتند، ممکن است پزشک جراحی دیسک کمر که دیسککتومی نام دارد را به شما توصیه کند.

درصورتیکه فرد علائم آسیب عصبی (همچون ضعف یا ازدستدادن احساس در پاها) را تجربه کند و دارو درمانی نتیجهبخش نباشد، ممکن است جراحی توصیه شود.
میکروسرجری دیسککتومی: طی این عمل دیسک کمر، جراح یک برش یک تا ۲ اینچی را در قسمت میانی کمر ایجاد میکند. برای رسیدن به دیسک آسیبدیده، جراح ماهیچههای ستون فقرات را برش میزند و کنار میزند تا مهره نمایان شود.
سپس بخشی از استخوان برداشته میشود تا ریشه عصب و دیسک نمایان شود. در مرحله بعدی جراح با استفاده از ابزار مخصوص، بهدقت قسمتی از دیسک پاره شده که به عصب نخاعی برخورد میکند را بر میدارد.
جراحی میکرو دیسککتومی در حدود ۸۰ تا ۸۵ درصد از بیماران موفقیتآمیز است و سبب بهبود علائم میشود. این بیماران میتوانند در عرض ۶ هفته، فعالیتهای عادیشان را از سر بگیرند.
دیسککتومی میکرو آندوسکوپی با حداقل تهاجم: طی این عمل دیسک کمر، جراح یک برش کوچک را در ناحیه کمر ایجاد میکند. سپس از لولههای کوچکی (به نام دیلاتور) با قطرهای افزایشیافته برای بزرگ کردن برش و ایجاد یک تونل به مهره استفاده میکند. در مرحله بعدی، بخشی از استخوان برداشته میشود تا انتهای عصب و دیسک نمایان شود. سپس جراح از آندوسکوپ یا میکروسکوپ برای برداشتن دیسک پاره شده استفاده میکند. این پروسه جراحی در مقایسه با دیسککتومی سنتی، سبب بروز آسیب عضلانی بسیار کمتری میشود.
در طول معاینه فیزیکی، پزشک ناحیه کمر را از نظر حساسیت غیرطبیعی نسبت به فشار یا لمس بررسی میکند. در این شرایط ممکن است پزشک از شما بخواهد که صاف روی تخت دراز بکشید و پاهایتان را در موقعیتهای مختلفی حرکت دهید. این کار به پزشک کمک میکند تا علت درد را تشخیص دهد.
عکسالعملهای غیرارادی بدن
قدرت عضلانی
توانایی راهرفتن
توانایی احساسکردن لمس ملایم، خراش با سرسوزن یا لرزش
در اکثر موارد، معاینه فیزیکی و شرححال پزشکی تمام چیزی است که برای تشخیص موردنیاز است. اگر پزشک به بیماری دیگری مشکوک باشد یا نیاز دارد ببیند که کدام عصبها تحت تاثیر قرار گرفتهاند، ممکن است یک یا چندین مورد از آزمایشهای زیر را تجویز کند.

رایجترین تستهای تصویربرداری عبارتاند از:
اشعه ایکس: با آزمایش اشعه ایکس میتوان مهرههای ستون فقرات را مشاهده کرد. پزشک با استفاده از اشعه ایکس میتواند تشخیص دهد که آیا مهرهها بیش از حد به هم نزدیکاند یا خیر. بهعلاوه میتواند تغییرات مرتبط با آرتروز، خارهای استخوانی یا شکستگی را نیز تشخیص دهد. تشخیص فتق دیسک تنها با این آزمایش امکانپذیر نیست.
امآرآی: آزمایش MRI از امواج رادیویی و یک میدان مغناطیسی قوی برای تهیه تصاویری از ساختارهای داخلی بدن استفاده میکند. از این تست تصویربرداری میتوان برای تشخیص و تایید محل فتق دیسک و بررسی این که کدام عصبها تحت تاثیر قرار گرفتهاند استفاده کرد.
میلوگرام: میلوگرام یک آزمایش تخصصی اشعه ایکس است که در آن به کانال نخاعی رنگ تزریق میشود. سپس یک فلوئوروسکوپ اشعه ایکس، تصاویری که توسط رنگ تشکیل شدهاند را ثبت میکند. رنگی که در میلوگرام استفاده میشود، در اشعه ایکس سفید دیده میشود و به پزشک این امکان را میدهد تا طناب نخاعی و کانال نخاعی را با طور جزئی مشاهده کند. آزمایش میلوگرام میتواند عصبی که در اثر دیسک کمر تحتفشار قرار دارد، تومورهای نخاعی و آبسه را نشان دهد. معمولا سیتیاسکن پس از این آزمایش انجام میشود.
سیتیاسکن: سیتیاسکن یک آزمایش غیرتهاجمی است که از اشعه ایکس و یک کامپیوتر برای ایجاد تصاویر دوبعدی از ستون فقرات استفاده میکند. در این آزمایش، بسته به تشخیص پزشک ممکن است رنگ (ماده کنتراست) به جریان خون تزریق شود (گاهی نیز رنگ تزریق نمیشود). این تست خصوصا برای تشخیص و تایید این که کدام دیسک آسیبدیده مفید است.
الکترومیوگرافی (EMG) و مطالعه هدایت عصبی (NCS)، میزان حرکت تکانههای الکتریکی در امتداد بافت عصبی را اندازهگیری میکنند. این آزمایشها میتوانند به تعیین محل دقیق آسیب عصبی کمک کنند.
الکترومیوگرافی: تست الکترومیوگرافی، فعالیت الکتریکی عضلات را در هنگام انقباض و در زمان استراحت اندازهگیری میکند. طی این پروسه سوزنهای کوچکی در عضلات قرار میگیرند و نتایج حاصل از این تست روی یک دستگاه مخصوص ثبت میشوند.
مطالعه هدایت عصبی: مطالعه هدایت عصبی نیز تا حدی مشابه الکترومیوگرافی است، اما این آزمایش توانایی عصبها در انتقال سیگنال الکتریکی از یک انتهای عصب به انتهای دیگر را اندازهگیری میکند. هر دوی این تستها میتوانند آسیب عصبی و ضعف عضلانی را تشخیص دهند. از آنجاییکه دیسک کمر یک اختلال دردناک است و درمان آن زمان بر است، بهترین راه این است که تاحدامکان از بروز آن جلوگیری کنید.

با این که همیشه نمیتوان از فتق دیسک کمر جلوگیری کرد، اما میتوانید با رعایت موارد زیر خطر بروز این اختلال را کاهش دهید:
هنگام بلندکردن اجسام، از تکنیکهای درست استفاده کنید: هنگام بلندکردن اجسام، ناحیه کمر را خم نکنید. سعی کنید در حالی که کمرتان در یک وضعیت صاف قرار دارد، زانوهایتان را خم کنید. از عضلات قوی پاهایتان برای تحمل وزن بار استفاده کنید.
وزن متناسبی داشته باشید: اضافهوزن میتواند فشار زیادی به ناحیه کمر وارد کند.
طرز قرارگیری درست بدن را تمرین کنید: یاد بگیرید که طرز قرارگیری بدنتان را هنگام راهرفتن، نشستن، ایستادن و خوابیدن اصلاح کنید. قرارگیری بدن در وضعیت مناسب، فشار روی ستون فقرات را کاهش میدهد.
از پوشیدن کفشهای پاشنه بلند بپرهیزید: این نوع کفشها همترازی ستون فقرات را از بین میبرند.
سیگار را ترک کنید: سیگارکشیدن میتواند انتقال اکسیژن به دیسکها را کاهش دهد، آنها را ضعیف کند و سبب دژنراسیون یا تحلیل رفتن دیسکها شود. این وضعیت باعث میشود که دیسکها در برابر پارگی و بیرون زدن، آسیبپذیرتر باشند. به همین خاطر توصیه میشود که سیگار را ترک کنید.
از رانندگی برای مدت طولانی بپرهیزید: نشستن طولانیمدت، به همراه لرزش ناشی از موتور خودرو، میتوانند به ستون فقرات و دیسکها فشار وارد کنند.
سندرم دم اسبی یا “cauda equina” (CES)، جدیترین عارضه فتق دیسک کمر است که البته بسیار نادر است. این عارضه زمانی رخ میدهد که مقدار بسیار زیادی از مواد دیسک وارد کانال نخاعی شود، جایی که عصبهای کنترلکننده روده و مثانه قبل از ترک ستون فقرات از آن عبور میکنند.
فشار روی این عصبها میتواند باعث آسیب دائمی به آنها شود. در این شرایط، ممکن است توانایی کنترل روده و مثانه را از دست بدهید و عملکرد جنسیتان با مشکل روبرو شود. برای برداشتن فشار از روی این عصبها، جراحی اورژانسی ضروری است.

در طول جراحی:
ممکن است برخی از عوارض در حین جراحی رخ دهند. به دلیل استفاده از بیهوشی، تمام انواع جراحی خطراتی را به دنبال دارند. عوارض حین جراحی فتق دیسک عبارتاند از:
آسیب عصبی: برداشتن فتق دیسک کمر شامل انجام جراحی در اطراف عصبهای ستون فقرات است که ممکن است باعث آسیب رساندن به این عصبها شود. اگر این اتفاق بیفتد، ممکن است این آسیب دائمی باشد و سبب بیحسی، ضعف یا درد دائمی در ناحیهای شود که عصب از پا عبور میکند.
پارگی دورال: کیسهای به نام سخت شامه (دورا ماتر)، طناب نخاعی و عصبهای نخاعی را میپوشاند. ممکن است این پوشش در حین جراحی دچار پارگی شود. اگر در زمان جراحی پزشک متوجه این موضوع شود و این آسیب را ترمیم کند، هیچ عارضهای رخ نمیدهد.
اما اگر تشخیص داده نشود، این پارگی التیام پیدا نمیکند و نشت مایع نخاعی ادامه خواهد داشت. نشت مایع نخاعی میتواند سبب بروز مشکلاتی همچون سردرد نخاعی شود. نشت همچنین میتواند خطر عفونت مایع نخاعی (که مننژیت نخاعی نامیده میشود) را نیز افزایش دهد. اگر نشت دورال بهخودیخود و بهسرعت از بین نرود، ممکن است به یک جراحی ثانویه برای ترمیم پارگی دورال نیاز داشته باشید.
عفونت: هر عمل جراحیای با خطر عفونت همراه است. عفونت میتواند در برش پوست، داخل دیسک، یا در کانال نخاعی اطراف عصبها اتفاق بیفتد. اگر عفونت فقط برش پوست را درگیر کند معمولا با آنتیبیوتیک برطرف میشود. اما اگر عفونت، کانال نخاعی یا ناحیه دیسک را درگیر کند، برای تخلیه این عفونت اغلب به یک جراحی ثانویه نیاز است. پس از این جراحی نیز باید آنتیبیوتیک مصرف کنید.
فتق مجدد دیسک کمر: همیشه این احتمال وجود دارد (حدود ۱۰ الی ۱۵ درصد) که همان دیسک دوباره دچار فتق شود. این اتفاق هر زمانی ممکن است رخ دهد، اما معمولا در شش هفته اول پس از جراحی رخ میدهد. در این شرایط ممکن است به جراحی ثانویه نیاز باشد.
درد مداوم: درد مداوم پس از عمل به دلایل گوناگونی رخ میدهد. گاهی عصبها به علت فشار ناشی از فتق دیسک آسیب میبینند و به طور کامل بهبود نمییابند. همچنین ممکن است چند هفته پس از عمل، بافت اسکار اطراف عصبها ایجاد شود که سبب بروز درد مشابهی همچون درد قبل از عمل میشود. گاهی نیز ممکن است درد، ناشی از اختلالات دیگری باشد که با برداشتن دیسک دچار فتق، اصلاح نشدهاند.

درحالیکه ممکن است از ترس تشدید شدن درد دیسک کمرتان ترجیح دهید که روزهایتان را در رختخواب یا روی مبل بگذرانید، اما بههیچوجه نباید این کار را انجام دهید! انجام این تمرینات به شما این امکان را میدهد که قدمی فعال در راستای بهبودی بردارید، علائمتان را به طرز چشمگیری کاهش دهید و سلامت کلی کمرتان را بهبود بخشید:
چیزی (همچون میله بارفیکس یا قسمت بالایی چهارچوب در) را پیدا کنید که بتوانید از آن آویزان شوید. با هر دو دست میله را نگه دارید. ۳۰ ثانیه در حالت آویزان بمانید. این حرکت را ۳ ست تکرار کنید. این تمرین، با ایجاد فاصله بین مهرهها، فشار را از روی دیسکها برمیدارد. این حرکت نباید سبب بروز هیچگونه دردی شود. اگر هنگام انجام این تمرین متوجه درد شدید، دست نگه دارید و حرکت دیگری را امتحان کنید.
برای انجام این حرکت، در حالت چهار دستوپا قرار بگیرید. در حین دم، اجازه دهید شکمتان به سمت زمین متمایل شود و در همین حال به سمت سقف نگاه کنید. سپس بهآرامی نفستان را بیرون دهید.
در همین حال که با دستانتان به زمین فشار وارد میکنید و گردنتان را کمی خم میکنید تا به پاهایتان نگاه کنید، ستون فقراتتان را به حالت گرد در بیاورید (بهنحویکه به سمت بالا یا سقف متمایل باشد). ۲ تا ۳ ست ۱۰تایی از این تمرین را انجام دهید. این تمرین کششی، فضای دیسک کمر بین مهرهای را بیشتر میکند و به کاهش فشار روی دیسک کمر بیرونزده کمک میکند. درعینحال تحرک ستون فقرات را نیز بهبود میبخشد.
برای انجام این حرکت، در حالت چهار دست و پا قرار بگیرید بهنحویکه دستها زیر شانهها و زانوها زیر لگن قرار داشته باشند. دست چپتان را بالا بیاورید و آن را به سمت جلو بگیرید تا با ببالاتنهتانهم راستا شود. همزمان، پای راستتان را نیز به سمت عقب ببرید تا با بالاتنه هم راستا شود.
قبل از این که بهآرامی به موقعیت آغاز بازگردید، این وضعیت را برای ۲ تا ۳ ثانیه حفظ کنید. این حرکت را با دست راست و پای چپ نیز تکرار کنید. ۲ تا ۳ ست ۱۰تایی از این تمرین را انجام دهید. این تمرین به تقویت و تثبیت عضلات کمر و عضلات عمقی ستون فقرات کمک میکند. بهعلاوه به شما کمک میکند تا وضعیت قرارگیری درست بدن را حفظ کنید و از بروز فتق دیسک کمر در آینده جلوگیری کنید.
روی شکم دراز بکشید، در حالی ساعدهایتان را روی تشک قرار دادهاید. آرنجهایتان باید در موازات شانهها قرار داشته باشند بهنحویکه دستانتان یک زاویه ۹۰ درجه را تشکیل دهند. پاهایتان را از قسمت پنجه روی زمین قرار دهید. قسمت مرکزی بدنتان را درگیر کنید و بدنتان را کمی به سمت بالا بکشید.
ابتدا برای ۱۰ ثانیه این وضعیت را حفظ کنید و هر چه جلوتر میروید سعی کنید این زمان را به ۳۰ ثانیه افزایش دهید. ۲ تا ۳ ست از این تمرین را انجام دهید. درست همچون حرکت سگ پرنده، این تمرین به شما کمک میکند که با تقویت عضلات عمقی ستون فقرات و گلوتئال (عضلات باسن)، لگن را در وضعیت مناسبی قرار دهید. اطمینان حاصل کنید که کمرتان در تمام طول تمرین صاف باشد (ستون فقرات باید در حالت خنثی قرار داشته باشد و کمر و باسن باید در یک راستا باشند).

این تمرین را با ایستادن در یک وضعیت مناسب شروع کنید. سپس دستانتان را در دو طرف کمرتان قرار دهید. اکنون با کمک دستانتان لگن خود را به سمت جلو فشار دهید و ستون فقراتتان را به سمت عقب بکشید. در این حرکت باید گردنتان را نیز درگیر کنید و تا جایی ستون فقرات را به سمت عقب ببرید که در نهایت صورتتان به سمت سقف باشد.
۱۰ بار و برای ۲ تا ۳ ست این تمرین را تکرار کنید. این تمرین خصوصا برای زمانی مناسب است که پس از مدت طولانی پشت میز نشستن به یک استراحت کوتاه نیاز دارید. این تمرین به اصلاح وضعیت قرارگیری نادرست بدن همچون قوز کردن کمک میکند. ازآنجاییکه اکثر بیرونزدگیهای دیسک ناشی از وضعیت نامناسب و خم شدن مکرر ستون فقرات (خصوصا خم شدن بدن در وضعیت بد) هستند، این تمرین کششی به شما کمک میکند تا دیسک کمر را به حالت خنثی برگردانید.
تمرینات هوازی با افزایش جریان خون در ستون فقرات و بهبود انعطافپذیری، به درمان فتق دیسک کمر کمک زیادی میکنند. برای درمان دیسک کمر، انجام تمرینات هوازی با شدت پایین بهترین گزینه است. برخی از این نمونههای تمرینات هوازی شامل شنا، دوچرخهسواری یا پیادهروی سریع هستند.
سایر روشهای درمان دیسک کمر
اگر به دلیل برآمدگی یا فتق دیسک کمر دچار درد شدیدی شدهاید، انجام ماساژ کایروپراکتیک که تحت نظارت یک متخصص کایروپراکتیک حرفهای انجام شود، میتواند به شما کمک زیادی کند.
متخصص کایروپراکتیک، ماساژور درمانگر را هدایت میکند که کدام نواحی دچار مشکل هستند و از ماساژ کدام نواحی باید اجتناب کند. همچنین توصیههایی را در مورد این که چه نوع ماساژی ممکن است برای وضعیت بیمار بهتر باشد، ارائه میدهد. ماساژ کایروپراکتیک میتواند اسپاسمهای دردناک عضلانی را کاهش دهد و از طریق بهبود گردش خون، سبب بهبود وضعیت فرد شود. مطالعات نشان دادهاند که علائم کسانی از کمردرد مزمن ناشی از فتق دیسک کمر رنج میبردند، پس از دریافت ماساژ کایروپراکتیک منظم به میزان زیادی کاهش یافتند. این روش درمانی بهعنوان یک روش ایمن و موثر شناخته میشود که درد را به طرز قابلتوجهی تسکین میدهد.
گرمادرمانی و سرمادرمانی روی فتق دیسک اثر دوجانبهای دارند. سرمادرمانی التهاب را کاهش میدهد و درد را تسکین میدهد. در مقابل، گرمادرمانی گردش خون را تقویت میکند و سبب تسریع بهبودی میشود. برای این که از این روش درمانی برای دیسک کمر استفاده کنید ابتدا باید با سرمادرمانی شروع کنید. سپس، زمانی که سرمادرمانی دردتان را کاهش داد، برای افزایش جریان خون و تسریع بهبودی گرمادرمانی را اعمال کنید.
اگرچه ممکن است نتایج حاصل از طب سوزنی خیلی چشمگیر نباشند، اما این درمان طب سنتی میتواند کمردرد و سایر علائمی که با فتق دیسک کمر مرتبط هستند را کاهش دهد. علاوه بر این، ازآنجاییکه این روش شامل استفاده از سوزنهای بسیار ظریف است، معمولا با هیچ دردی همراه نیست و عوارض جانبی ندارد.
 ۱۰ فیلم برتر شارلیز ترون / بهترین فیلمهای شارلیز ترون که حتما باید ببنید
۱۰ فیلم برتر شارلیز ترون / بهترین فیلمهای شارلیز ترون که حتما باید ببنید  شخصیتمان در «آینده» چه شکلی میشود؟ آیا راهی برای پیشبینی هست؟
شخصیتمان در «آینده» چه شکلی میشود؟ آیا راهی برای پیشبینی هست؟  بیوگرافی بازیگران جوکر ۲ فصل ۴ بانوان + عکسهای شخصی و حواشی سریال
بیوگرافی بازیگران جوکر ۲ فصل ۴ بانوان + عکسهای شخصی و حواشی سریال  سفری به سرزمین باستانی الیمایی؛ حیرتانگیزین جاذبههای طبیعی و تاریخی مسجد سلیمان
سفری به سرزمین باستانی الیمایی؛ حیرتانگیزین جاذبههای طبیعی و تاریخی مسجد سلیمان  اگر این ۹ویژگی را دارید، صاحب قلبی از طلا هستید
اگر این ۹ویژگی را دارید، صاحب قلبی از طلا هستید  طرز تهیه ترشی با انار؛ ۱۰ ترشی ترکیبی با طعمهای ترش و ملس
طرز تهیه ترشی با انار؛ ۱۰ ترشی ترکیبی با طعمهای ترش و ملس